診療科・部門
放射線部
放射線部
Radiology
当院の放射線科検査機器を用いて行われる医療行為は次のものがあります。
- 画像診断を目的として、X線検査、CT、MRI、RIなどの検査を行い、必要な情報を得ること
- X線アンギオ装置を用いてカテーテルによる血管造影検査、治療を行うこと
- 治療を目的として病巣に放射線を照射し、がん細胞や異常血管を死滅させること
このような行為をするために私たちは、患者さんの医療被ばくにおける放射線量の低減や医療事故の防止また診断しやすい画像を提供する努力を常にし続ける必要があると考えています。
一般撮影(X線単純撮影検査)
一般撮影とは通常レントゲン撮影と呼ばれており、放射線(X線)を利用して体内の骨や組織、器官等の構造を画像化する検査です。
当院ではフラットパネルディテクター(FPD)装置を導入しています。この装置はレントゲンの感度が高く以前よりも少ないX線量で撮影が可能です。これにより患者さんの被ばくを低減することが出来るようになりました。
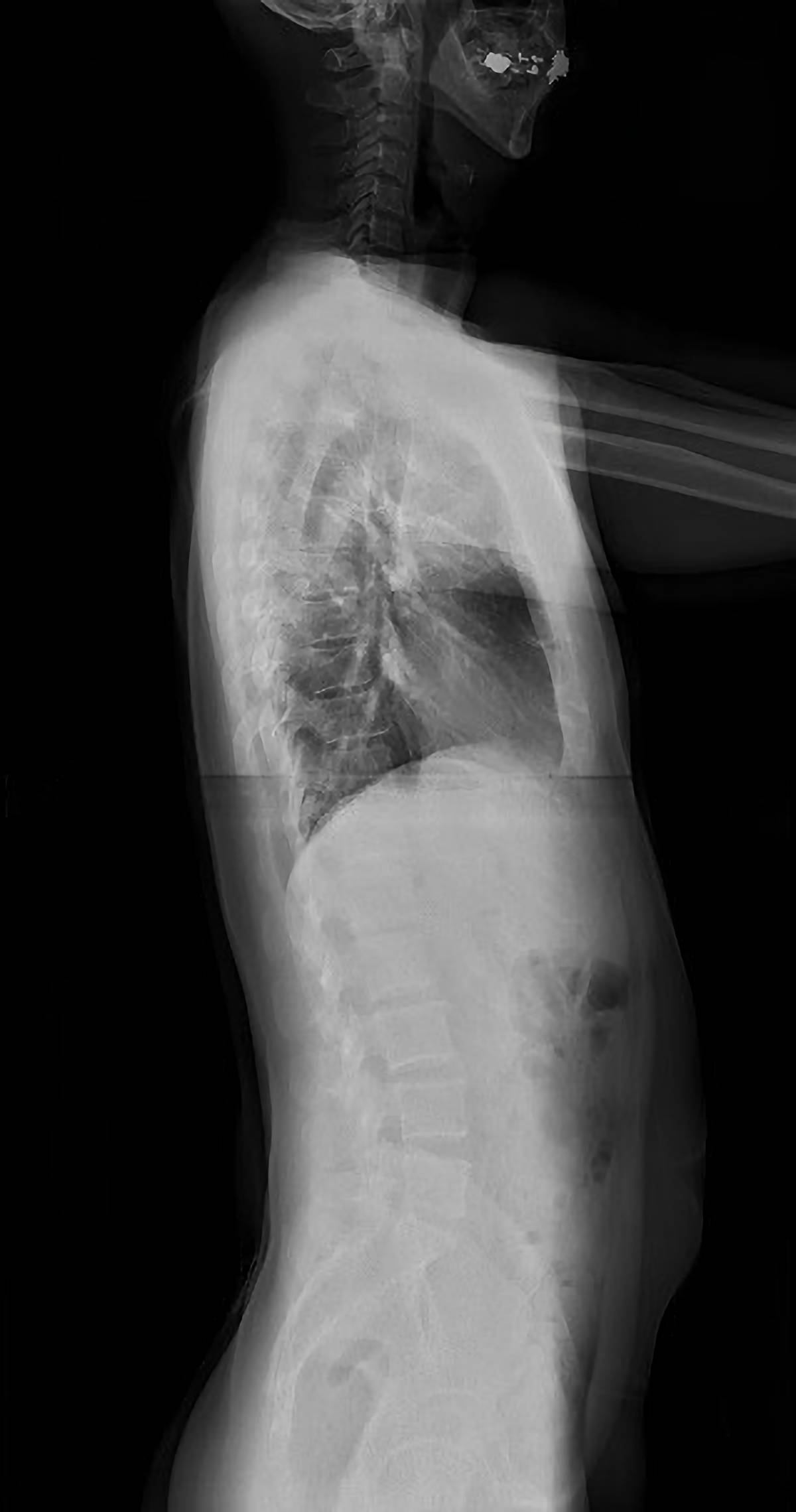
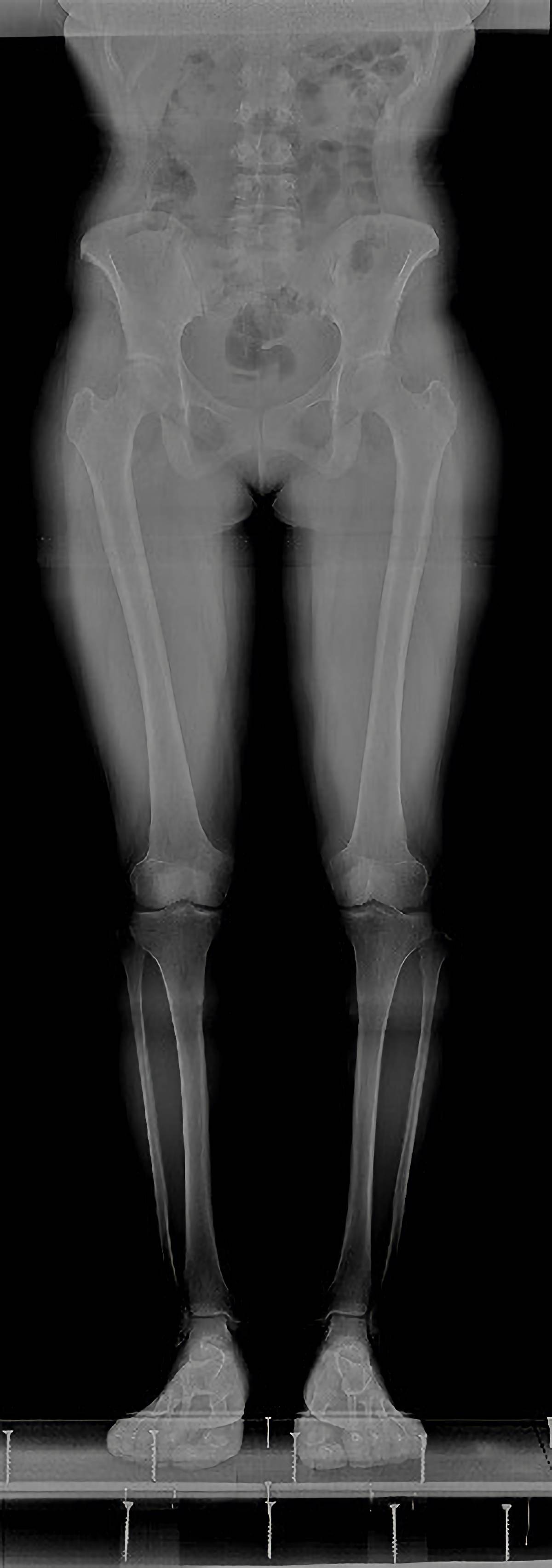
当院は長尺撮影が可能なX線装置を導入しています。
当院のX線撮影装置は、全脊椎(頸椎から仙椎)、全下肢(股関節から足関節まで)が一つの画像になる長尺撮影が可能です。これまでの装置では複数回の分割撮影が必要とされた全脊椎・全下肢も一回の撮影で可能になりました。この撮影は骨の変形や側弯などの診断に用いられ、患者さんの拘束時間や被ばく線量の低減が可能になりました。
骨密度検査
骨密度検査とは、骨量を測ることによって骨の強度を調べる検査です。
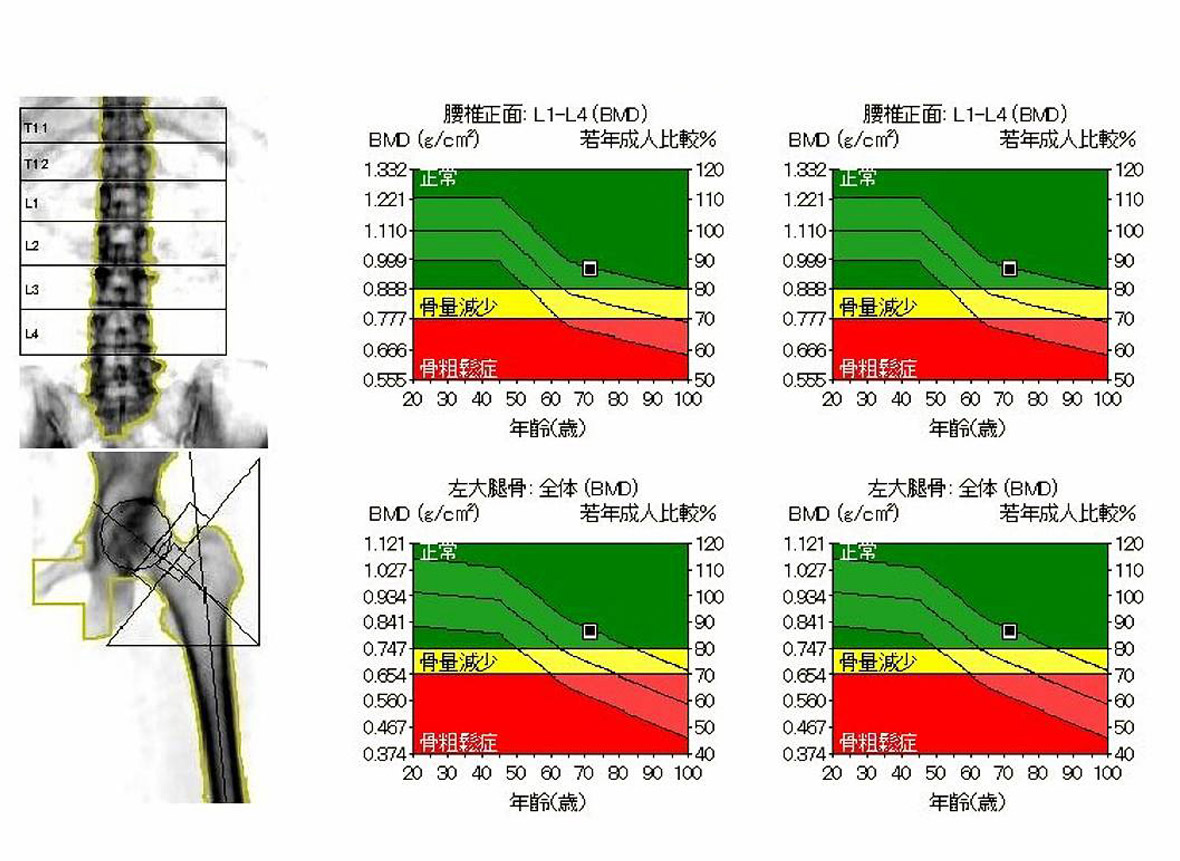
測定にはいくつかの方法がありますが、当院ではDEXA法(二重エネルギーX線吸収測定法)で行っています。この検査は腰椎、股関節で測定を行うことによって、より正確な値が得られ、最も精度の高い優れた方法であると推奨されています。
検査時間は10分程度で横になっているだけでよく、非常に簡単に行うことができ、骨粗しょう症やカルシウム代謝異常などの予防や早期発見・治療に適しています。腰の痛みがある方や、症状がなくても骨粗しょう症になっていることもあるので、自分の骨の健康状態を知っておくことが大切です。
CT検査
CT検査は短い検査時間で人体内部を観察でき、得られたデータをコンピュータの処理により体を細かく輪切りにした画像にします。これにより、体の内部構造を詳しく調べることができます。
その為CT検査は、脳内出血など緊急を要する検査に欠かすことはできない装置です。
CT検査では、臓器や血管にコントラストをつけ画像を見やすくするために、造影剤を使用する場合があります。ヨード造影剤を使用することにより、副作用が発生する可能性があります。大半は使用直後から数分以内に起こる急性副作用ですが、まれに1時間以降に起こる遅延性副作用があります。(当院では副作用が起こった時の対応のため検査後30分間はルートを確保したまま待機して頂き、気分不良が無いことを確認し抜針させて頂いています。)軽い副作用としては50人に1人の割合で動機・かゆみ・吐き気・湿疹等があり、重い副作用としては1000人に1人の割合で呼吸困難・ショック・意識障害・血圧低下等があります。万一の副作用に対して万全の体制を整えて検査を行っております。
重篤な副作用が出た場合は医師が立ち合い、薬剤の投与等、必要な処置を行います。帰宅後であってもまれにかゆみや吐き気、湿疹がでた場合は遅延性副作用の可能性がありますので病院に連絡してください。
検査中は診療放射線技師・看護師が患者さんの状態を確認していますので、何か異常を感じましたら我慢せずにお伝えください。
MRI検査
MRIとは、磁気共鳴画像(Magnetic Resonance Imaging)の略です。エックス線は使用せず、強い磁石と電磁波を使って体内の状態を断面像として描写することができます。
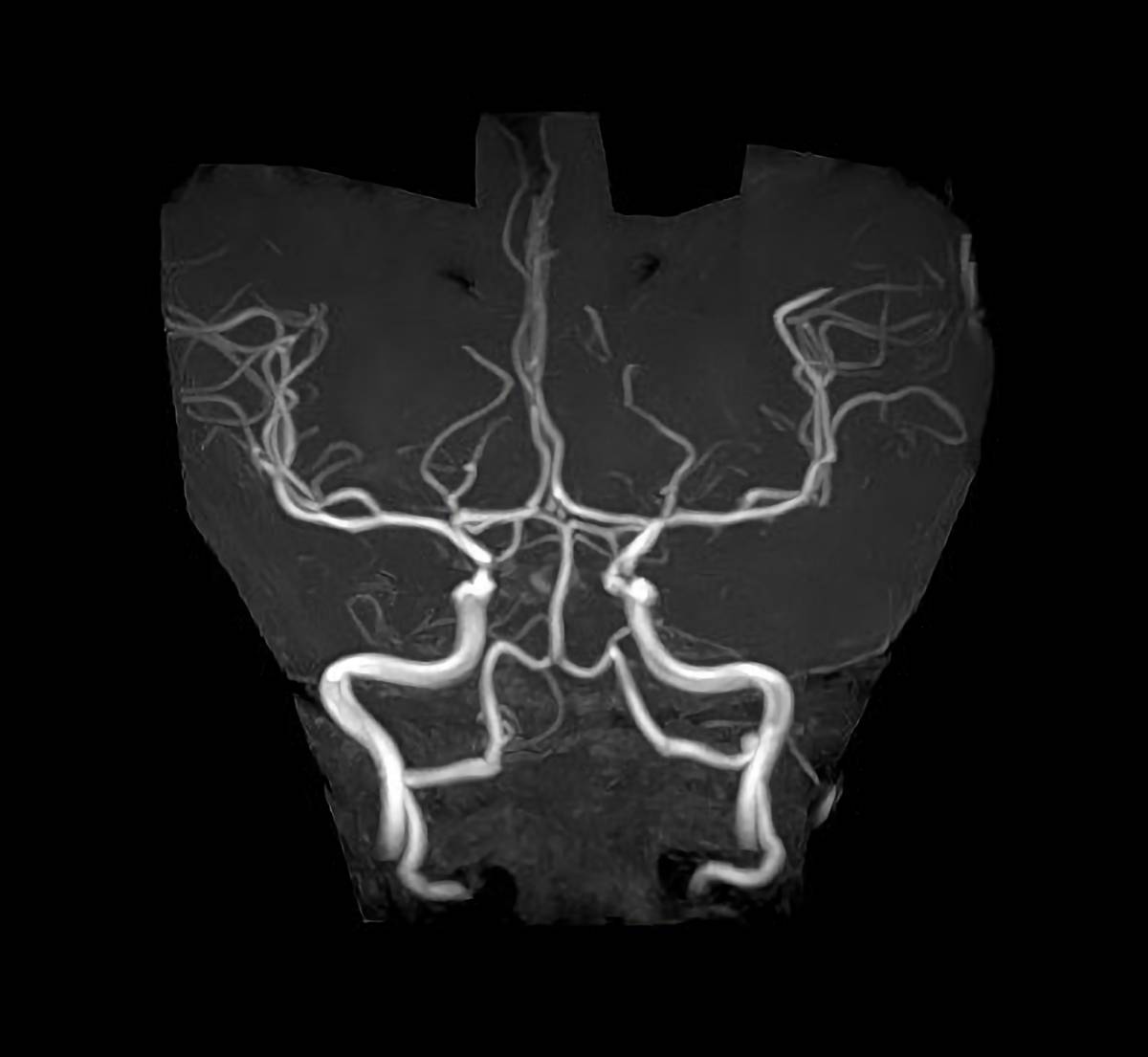
造影剤を使用することなく血管を描写することができ、血管狭窄や未破裂動脈瘤の早期発見に有効な検査です。様々な撮影方法を用いることでCT検査では診断の難しい、急性期脳梗塞の診断をすることができます。また、造影剤を注射することにより、腫瘍など病変部分の様子がよくわかります。
現在3T(テスラ)3台、1.5T(テスラ)1台の計4台が稼働しています。
当院では、予約なしで当日MRI検査を受けることもできますが、2~3時間もしくはそれ以上お待ちいただく事があります。また、予約をいただいた方でも救急患者さんや重症患者さん優先のため、待ち時間が発生することがあります。予めご了承願います。
検査の概要
- ほとんどの撮影において撮影ベットにあお向けに寝ていただきます。
- 撮影中は、長いトンネルの中で工事現場にいるような様々な大きな音がします。
- 検査時間は検査内容により異なりますが10分~20分程度です。
- 動きに弱い検査ですので動かないようにお願いします。
- モニターでも観察していますが、なにかありましたらブザーでお知らせください。
- 心臓ペースメーカーが留置されている方(MRI対応ペースメーカーは可)
- 妊娠中または妊娠している可能性のある方
- 人工内耳、人工中耳の方
- 骨接合プレート、ワイヤーおよび人口骨頭・関節を入れている方
- 人工心臓弁の手術を受けられている方
- チタン製以外の脳動脈瘤クリップが入っている方
- 金属の義眼底の方
- 金属片(鉄工、溶接工、材質不明なもの)が体内にある方
- 歯列矯正ブリッジ、義歯インプラントの方
- 磁石を用いた義歯の方
- 避妊リングを入れている方
- 躯幹全体に入れ墨のある方
手術等で体内に金属がある方は、手術を受けた病院に3T(3テスラ)のMRI撮影が可能かを確認してください。
部位や内容によっては検査に制限を受ける、または検査を受けられないことがあります。必ず検査を予約される際に医師に相談してください。
- 検査時、基本的に検査着に着替えていただきます。
- 金属のついた下着(ブラジャー、ボディースーツなど)、コルセット等はやけどを起こす可能性があるため外していただきます。
- ヒートテックや遠赤外線の衣類も熱を発生させる可能性があるため着替えていただきます。
- ヘアピン、ウィッグ(かつら)、金くしなど金属製の髪留め
- 眼鏡、補聴器、入れ歯
- ネックレス、腕時計、ブレスレット、イヤリング、ピアス、指輪などの貴金属類
- エレキバン、シップ、カイロ(使い捨て含む)
- 財布、診察券、キャッシュカードなどの貴重品(強い磁気によりカードが使えなくなってしまいます。)
RI検査
RI検査とは微量の放射性同位元素(ラジオアイソトープ)で目印をつけた放射性医薬品を体内に投与することにより、放射線医薬品が診断したい臓器に集まり、ガンマ線とよばれるX線と似た放射線を出します。
この放射線をガンマカメラと呼ばれる特別な装置で測定し、その分布を画像にします。
CT・MRI検査は臓器の形態画像であるのに対して、RI検査は臓器・組織の機能情報や代謝情報を画像に表しています。RI検査は、治療方針の決定、治療効果の判定などに重要な検査となっています。
RI検査における被ばくについて
RI検査1回あたりの被ばく量は、0.2から8ミリシーベルト(mSv)です。参考までに胸部X線は0.05mSv、CT検査は8.3mSv、胃X線検査(いわゆるバリウム検査)では0.6mSvであり、他の検査と変わらない被ばく量です。
私たちは日常生活においても、わずかな量の自然からの放射線を受けています。その量は1年間に約2.4mSvと言われており、この点から見てもRI検査の被ばくについてとくに心配する必要はありません。
放射性医薬品とは、目的の臓器や細胞に特異的に集まりやすい薬に、微量の放射線を出す能力(放射能)をもった放射性同位元素(ラジオアイソトープ)を組み合わせたものです。
体内に入った放射性医薬品はほとんどが尿排出され、時間の経過とともに減少する性質があるため、人体への影響はありません。妊娠しているもしくは授乳している方への投与は原則として使用しないことが望ましいですが、診断上の有益性が被ばくによる不利益性を上回ると判断したときには検査をする場合があります。
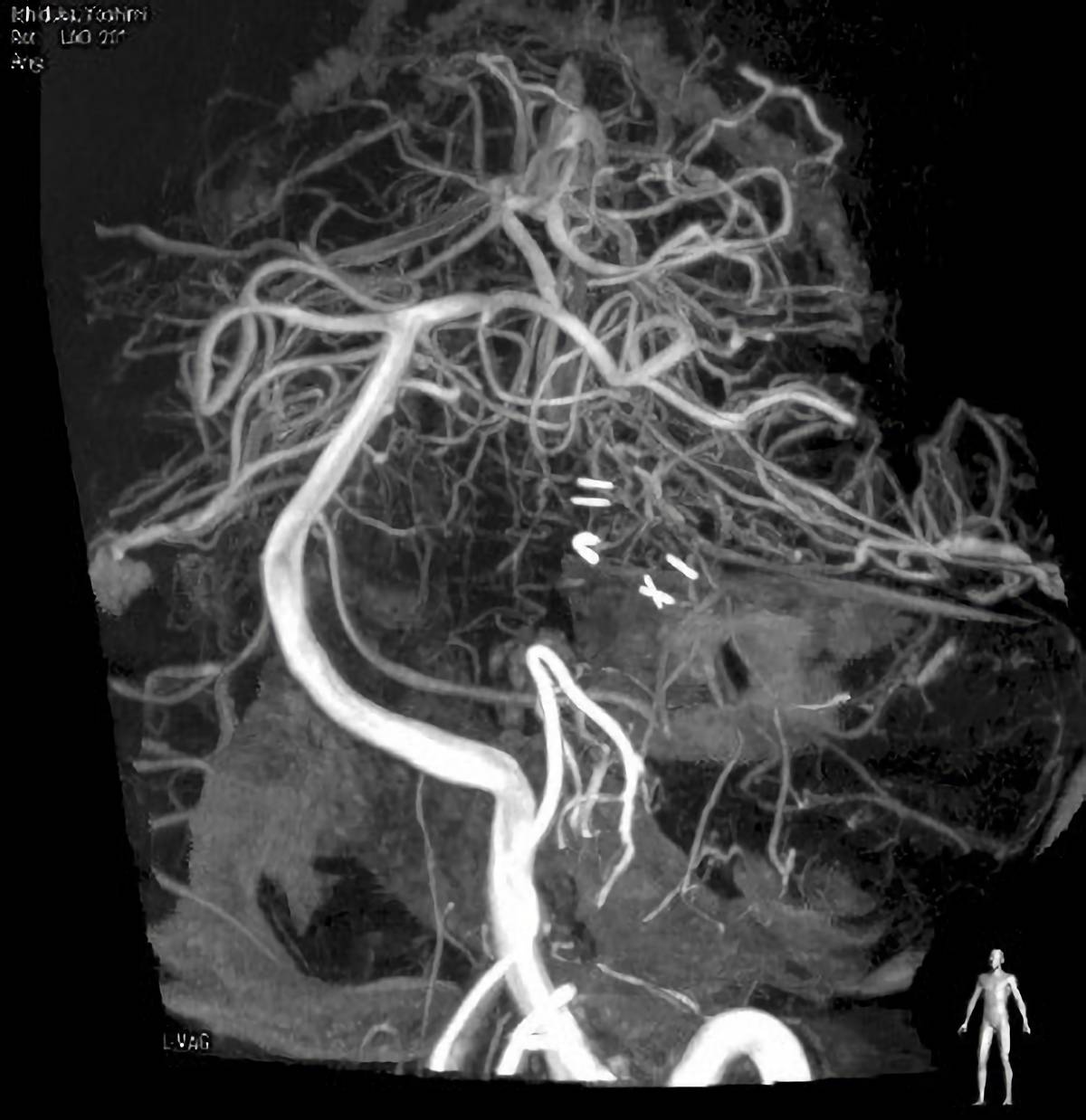
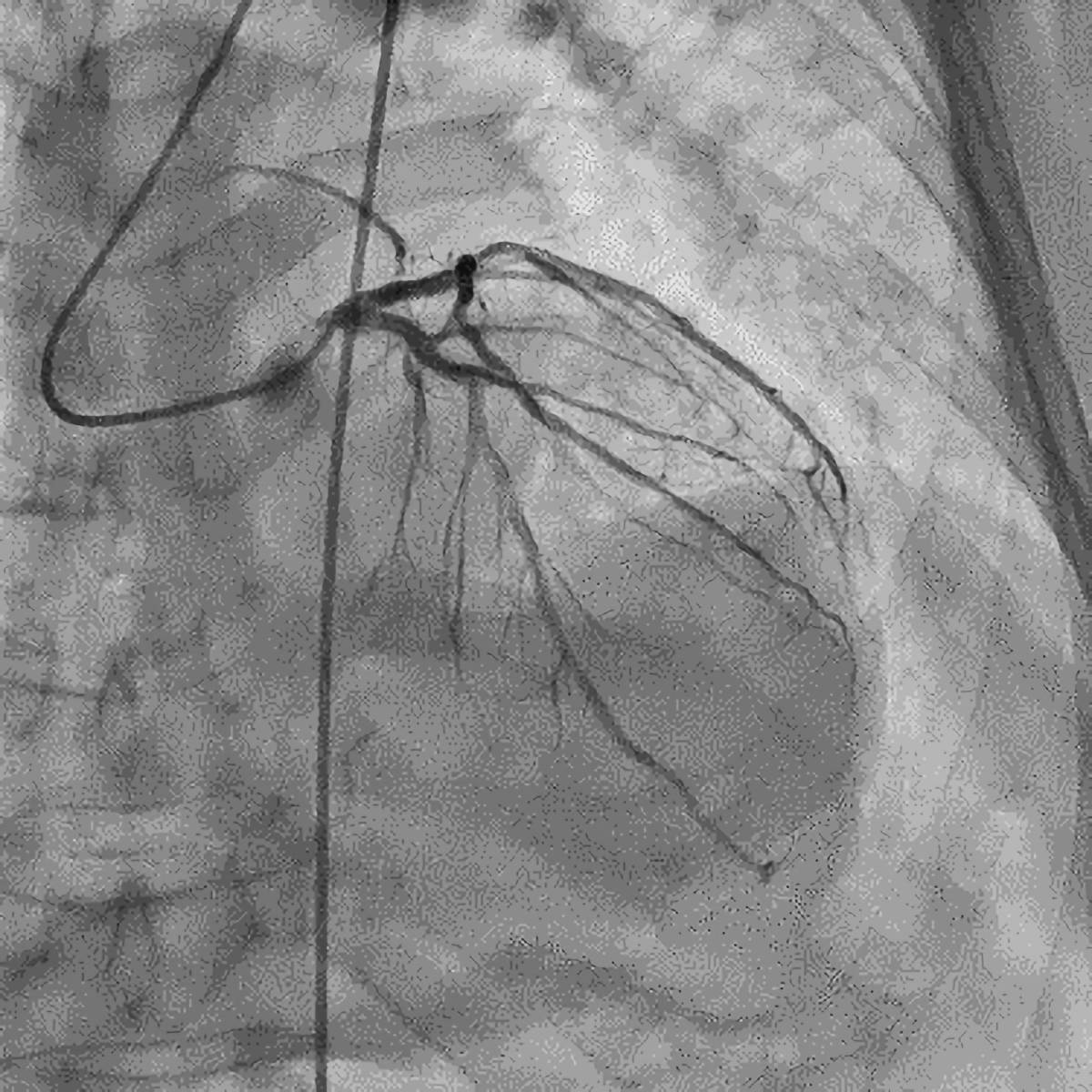
血管造影検査(アンギオグラフィー)
血管内にカテーテルという細い管を入れ、造影剤を注入し、脳や心臓などの血管の形状や流れを調べる検査です。
この検査方法を用いて、開頭手術のシミュレーションや、メスを用いずに身体的負担の少ない血管内手術、心臓の血管に対するカテーテル治療などが可能となりました。
血管造影装置について
血管造影室にはフィリップス社 AZURION7、キャノン社 Alphenix Celeve計3台を導入。
手術室にはフィリップス社 BV Pulsera 12、GE社 OEC Elite計2台を導入しており、外科手術中にも血管造影が可能です。
当院では、フィリップス社 AZURION7導入により、従来の装置に比べ大幅にX線被ばく量が低減され、かつ撮影画像も高画質になり、極めて微細な血管の抽出や、3D画像も作成可能となりました。
X線造影剤を使用して目的とする臓器や血管の造影を行います。
- 血液の流れ
- 血管の形状(狭窄、動脈瘤、血管奇形、閉塞、出血)
- 目的臓器の血流動態(造影剤を取り込んでから排出までの動態変化)などの診断を行い、
- 血管の形状を改善する場合以下の手技があります。
- 狭窄部を広げる
- 動脈瘤を塞栓する
- 出血部分を止血する
- 手術前の血管状態を確認する
- 腫瘍に対し
- 腫瘍を栄養している血管を塞栓する
検査時間は、検査・治療部位によって変わります。
目安として、検査が1時間前後、治療が2時間~3時間前後です。
検査方法は、検査部位によって変わります。
足(大腿動脈)から造影カテーテルを入れる場合(手首や肘から入れる場合もあります。)
- 検査寝台に寝ていただきます。(通常仰向け)
- 足の付け根(大腿動脈)付近の消毒を行い、血管内にカテーテルを挿入します。
- 検査目的となる部位での撮影を行います。
撮影部位により息止めをお願いすることがあります。
- 検査終了後、カテーテルを抜き止血をします。
- 造影剤が流れる際、頭や首が熱くなるような感覚がありますが、それ自体が問題となることはありません。検査室には医師、看護師が控えておりますので、検査中、頭痛・吐き気・手足のしびれ・目の異常などを感じたら、すぐにお知らせ下さい。
- 検査はおおよそ一時間前後で終了します。検査後、管の入っていた傷を10分程度圧迫し、止血します。
- 検査が終わったあとは病棟に帰りますが、管の入っていたところは動脈に傷が入っているので、しばらく動かないよう固定をします。検査後4、5時間程度、腕や足を曲げずに安静にしておく必要があります。
ガンマナイフ
ガンマナイフは、スウェーデンのカロリンスカ大学の脳神経外科医であるレクセル教授により開発され、1968年より臨床応用が始められた頭蓋内疾患専用の定位的放射線治療装置です。定位というのは位置を定めるという意味であり、治療標的に対してピンポイントの照射を行うことをいいます。これにより様々な頭蓋内疾患の高い制御効果が得られます。開頭手術のような切開を加える必要はありませんので、体には極めて負担が少なく、短期間での入院による治療が可能です。
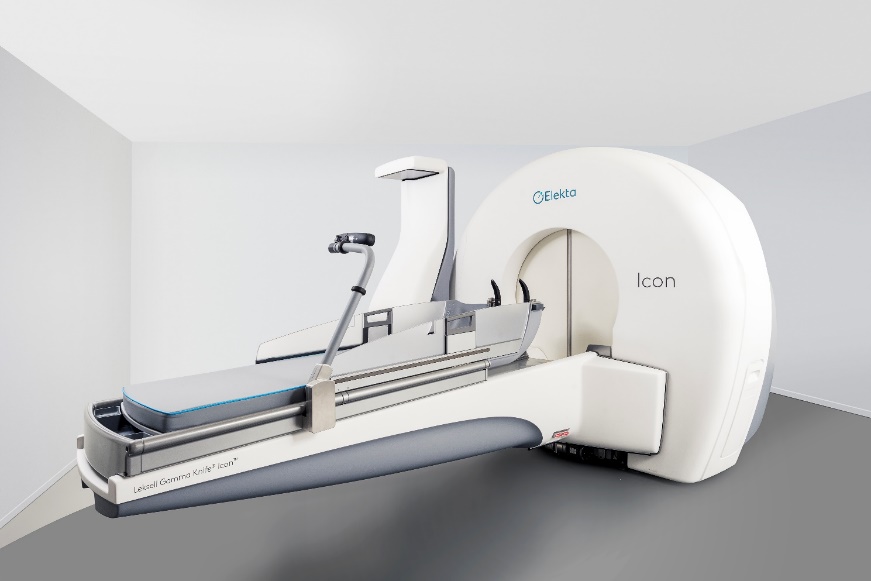
当院では、2005年に初めてガンマナイフ4Cを導入し、2015年にはガンマナイフパーフェクションへ更新、2021年2月に最新機器のIconに更新いたしました(図1)。これにより、これまでのフレーム固定に加えてマスク固定での分割照射が可能となり、大きな病変など治療適応が広がりました。また、Icon導入に合わせて、治療計画支援ソフトウェア『Lightning』を日本で初めて導入し、時間が短く効果の高い理想的な治療が可能となりました。
ガンマナイフ治療の原理
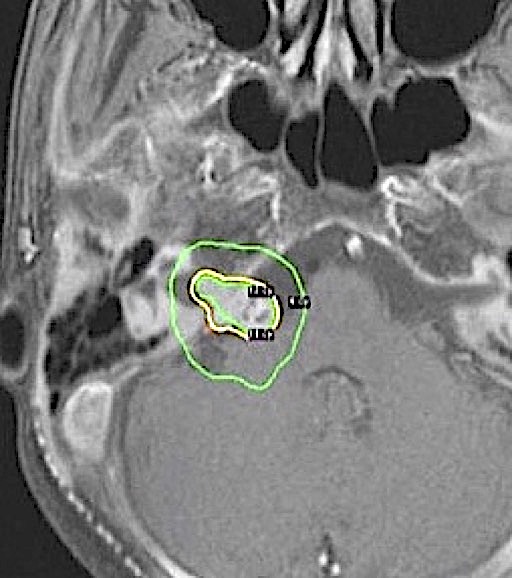
ガンマナイフユニットの中には192個のコバルト(Co60)線源が半球状に配置されており、各々からガンマ線が中心の1点に向けて集中照射するように配置されています(図2)。そのため標的病変に対して短時間で高線量の照射が可能となる一方、周囲組織に対する影響は最小限となっています。非常にシャープな線量分布であり、他の定位放射線治療装置と比較すると、周辺組織への被曝は極めて少ない特徴があります(図3)。
電話でのお問い合わせ
代表 06-6568-1601
専用フォームでのお問合せ