
疾患辞典
顔面神経麻痺
顔面神経麻痺
概要
原因
脳腫瘍(聴神経腫瘍、脳幹腫瘍など)、脳卒中、頭部外傷(側頭骨骨折)、ウイルス感染(ベル麻痺、ハント症候群など)、耳下腺腫瘍などの頭頚部腫瘍、などによる麻痺が一般的です。このうち最も頻度が高いのがベル麻痺で、ある日突然発症し、食物がこぼれる、目が乾燥するなどの自覚症状で気がつくことがよくあります。
検査・診断
診断は一般的に、脳神経外科や耳鼻咽喉科で画像検査や筋電図検査などをおこない診断がつけられます。
治療
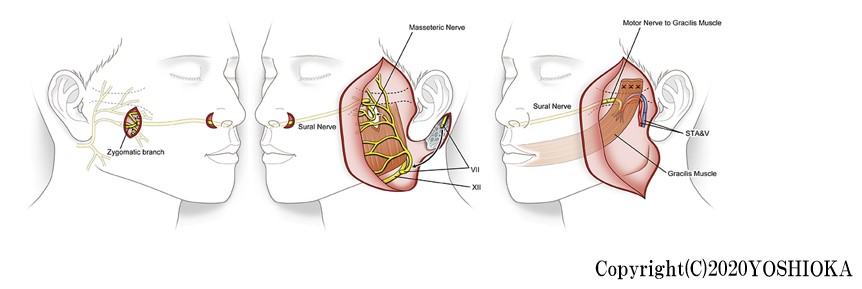
麻痺した複数の表情筋をできるだけ元のように動くようにする手術が第一選択になります。顔面神経障害の状態によっては神経移植で本来の顔面神経を再建することもありますが、大部分の麻痺では他の運動神経を用いた再建(神経移行術)が必要になります。当科では、この運動神経として咬筋神経(三叉神経の枝で、物を噛むときに使う咬筋の運動神経)と、舌下神経(舌を動かす神経)を組み合わせて用いています。咬筋神経で頬部を中心とした動きを再建し、舌下神経で顔面全体の筋緊張の回復と動きを再建します(下図左)。この方法で通常術後約3~6ヶ月で、頬部の筋肉の緊張と収縮が得られます。しかし笑った際など健側の動きに同調した自然な頬部の動きには健側の顔面神経からの信号が必要になります。そのため下腿にある神経(腓腹神経)を用いた顔面交差神経移植術を併せておこないます。その後約6か月で大腿部からの薄筋移植術をおこなって健側の動きに同調した頬部の動きを再建します(下図右)。筋肉移植をおこなう際には表情筋の緊張や動きが回復してきているので、それに合わせて移植する筋肉の大きさや固定する緊張などを調整しています。もちろん不全麻痺に対しても、麻痺の程度によって咬筋神経や舌下神経を用いた選択的な神経移行術をおこなうことが可能で、また顔面交差神経移植術を併せておこなうこともあります。
陳旧性完全麻痺(通常2年以上経過した麻痺)に対しては、顔面交差神経移植術とその後の薄筋移植による頬部の動的再建術のみが適応になることが多いですが、陳旧性完全麻痺と他施設で診断された場合でも完全麻痺でない場合をよく経験しています。特に顔面神経が支配する舌の味覚が残っている場合や、不随意の流涙などがあるような場合では完全麻痺ではない可能性があります。その場合には上記の神経移行術で動きが改善できる場合があります。当科では術前に筋電図検査で表情筋からの活動電位や脱神経電位の有無を評価して完全麻痺かどうか判断していますが、最終的には術中の顔面神経の状態でないと判断できない場合もあります。
口の動きと合わせて目が閉じてしまうなどの病的共同運動では、本人は目が開きづらく物が見づらいといった症状でしか自覚できない場合があります。病的共同運動にともなって見られる閉瞼運動は単なる眼瞼下垂症手術では、自覚症状はあまり改善されません。またボトックス治療が選択されることもありますが、繰り返し注射し、リハビリが必要であること、また治癒に至らない場合も多くあることから、当施設では外科的ボトックス治療とも言える眼輪筋の部分的神経筋切除術をおこなっています(2015年に報告)。全身麻酔が必要ですが、2時間程度の手術です。これまでの治療経験では、頬部のこわばり感や、不随意の閉瞼運動が約70~80%軽減できおり、瞼が開けにくいという自覚症状は、ほとんどの患者さんで消失しています。眼輪筋の不随意収縮が改善することで、眉毛挙上が容易になる場合もあり、またワニの涙(食事の際の流涙)が改善する場合もあります。
電話でのお問い合わせ
代表 06-6568-1601
専用フォームでのお問合せ
